对于子宫畸形患者而言,试管婴儿技术是生育的重要途径,但成功率受畸形类型、严重程度及医疗方案影响显著。本文结合最新临床数据与专家建议,深度解析子宫畸形患者的试管妊娠可能。
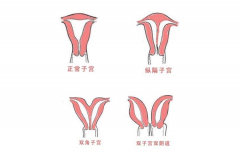
一、子宫畸形分类与试管可行性:
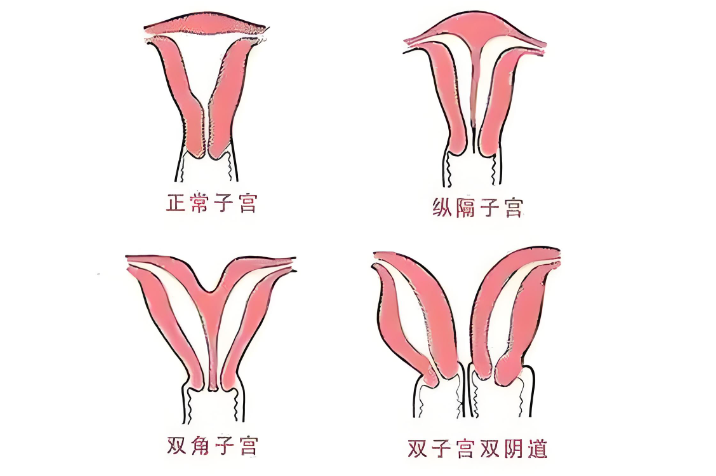
根据国际妇产科联盟(FIGO)分类,子宫畸形主要分为以下类型:
| 序号 | 类型 | 特征 | 试管妊娠建议 |
|---|---|---|---|
| 1 | 鞍状子宫 | 宫底凹陷呈马鞍形 | 可自然妊娠,试管成功率约45% |
| 2 | 纵隔子宫 | 宫腔被纵隔部分或完全分隔 | 建议宫腔镜切除后试管,成功率提升至50%-60% |
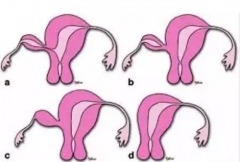
| 3 | 单角子宫 | 仅一侧子宫发育正常 | 需个性化促排方案,成功率约30%-40% |
| 4 | 双子宫 | 完全分离的两个子宫 | 移植时优选发育较好侧,成功率35%-45% |
| 5 | T型子宫 | 宫腔狭窄呈T字型 | 妊娠风险高,建议代孕 |
关键结论:除严重畸形(如T型子宫)外,多数患者可通过手术矫正或个体化方案尝试试管,但需严格评估宫腔容积与血流状态。
二、子宫畸形试管成功率数据:
1、整体成功率:
- 未经治疗的子宫畸形患者:临床妊娠率约25%-35%,活产率15%-25%
- 经宫腔镜矫正后:妊娠率提升至40%-55%,活产率达30%-45%
2、畸形类型差异:
- 纵隔子宫术后:活产率52.3%
- 单角子宫:流产率高达50%,需联合抗凝治疗
3、与正常子宫对比:
- 正常子宫试管活产率:40%-50%(35岁以下)
- 子宫畸形患者活产率:约为正常人群的60%-70%
三、三大风险与应对方案:
| 序号 | 问题 | 详情 | 解决方案 |
|---|---|---|---|
| 1 | 胚胎着床困难 | 成因:宫腔形态异常导致内膜血流不足 | 三维超声评估内膜容受性,精准选择移植窗口期;使用粒细胞集落刺激因子(G-CSF)灌注改善内膜血流 |
| 2 | 妊娠期并发症 | 主要风险:早产(37周前分娩率高达30%)、胎儿生长受限 | 孕16周起定期宫颈长度监测,必要时行宫颈环扎术;低剂量阿司匹林联合低分子肝素抗凝治疗 |
| 3 | 胎儿畸形疑虑 | 事实澄清:子宫畸形不增加胚胎染色体异常风险,但可能因宫腔压迫导致肢体畸形 | 胚胎植入前遗传学检测(PGT)排除染色体问题;孕中期详细超声结构筛查 |
四、提高成功率的四大策略:
- 精准术前评估:必查项目:宫腔镜+三维超声+子宫动脉血流阻力指数(RI)检测
- 联合生殖外科治疗:纵隔子宫:宫腔镜切除术后3个月可进周期单角子宫:必要时行子宫扩容术
- 胚胎移植方案优化:单胚胎移植(SET)降低多胎妊娠风险冻胚移植比鲜胚更适合子宫畸形患者
- 跨学科孕期管理:生殖科、产科、血液科联合随访,监测至产后6周

子宫畸形患者的试管婴儿活产率可达30%-45%,关键在于畸形类型识别、个性化手术矫正及孕期精细管理。建议选择具备生殖外科联合诊疗资质的医院,制定从术前评估到产后随访的全周期方案。生命的诞生从未放弃任何可能,科学策略将为您点亮希望!